Диабетическая ретинопатия – это сосудистое осложнение сахарного диабета, потенциально угрожающее снижением и иногда даже потерей зрения, в равной степени характерное как для инсулинзависимого, так и для инсулиннезависимого диабета. На возникновение и прогрессирование диабетической ретинопатии влияют разнообразные факторы. Основными из них являются длительность заболевания сахарным диабетом и гипергликемия – повышение содержания глюкозы в крови. По данным широкомасштабного эпидемиологического исследования “Wisconsin Epidemiologic Study of Diabetic Retinopathy”, у пациентов с сахарным диабетом 1 типа и длительностью болезни 2 года ретинопатия развивается в 2% случаев, спустя 15 и более лет после начала заболевания ретинопатией уже страдают 98% пациентов. Не меньшему риску подвергаются и пациенты с сахарным диабетом 2 типа, при длительном течении которого диабетическая ретинопатия выявляется в 58 – 85% случаях. К второстепенным, но требующим внимания факторам риска развития и прогрессирования ретинопатии относятся артериальная гипертензия, наличие диабетической нефропатии, курение, предшествующие операции на глазах, например, экстракция катаракты.
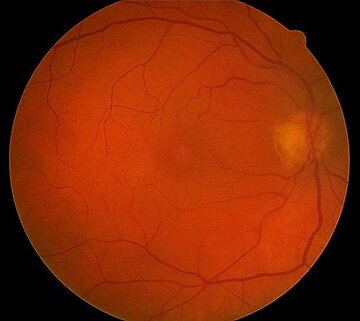
Картина глазного дна в норме
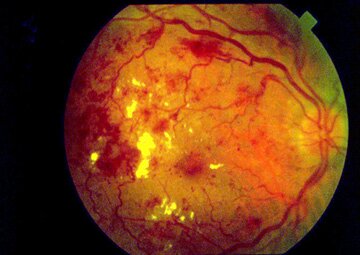
Тяжелая диабетическая пролиферативная ретинопатия
Начальные проявления диабетической ретинопатии могут оставаться незамеченными пациентом, даже когда поражается центральная область сетчатки и развивается диабетический макулярный отек, поэтому необходимо регулярное наблюдение пациентов, страдающих сахарным диабетом, у врача-офтальмолога для своевременной диагностики, лечения и предупреждения перехода начальных стадий ретинопатии в более тяжелые, требующие сложных хирургических вмешательств.
Каковы же проявления диабетической ретинопатии?
В первую очередь пациент может отметить снижение остроты зрения, появление искажений предметов, подвижных темных точек в поле зрения. При осмотре глазного дна обнаруживаются характерные изменения сосудистого русла сетчатки, микроаневризмы, интраретинальные микрососудистые аномалии, кровоизлияния, фокусы ишемии сетчатки, отек макулы и твердые экссудаты, рост новообразованных сосудов сетчатки и зрительного нерва, основных источников геморрагических осложнений у пациентов с диабетической ретинопатией, кровоизлияния в стекловидное тело.
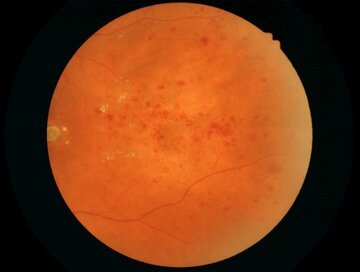
Кровоизлияния при пролиферативной диабетической ретинопатии
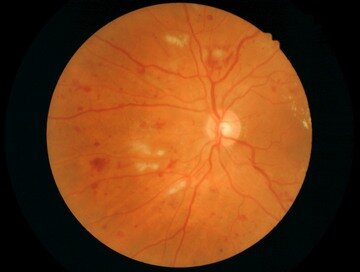
Ишемические фокусы и кровоизлияния при препролиферативной диабетической ретинопатии
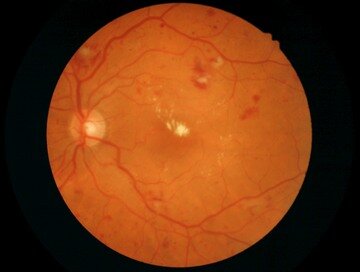
Диабетический макулярный отек
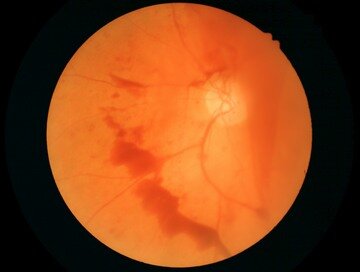
Тяжелая пролиферативная диабетическая ретинопатия. Кровоизлияние в стекловидное тело из новообразованных сосудов диска зрительного нерва.
Лечение диабетической ретинопатии – это совместный труд офтальмолога и эндокринолога, который заключается в регулярном наблюдении, своевременной диагностике и проведении необходимого для конкретного пациента объема лазерных и хирургических вмешательств. Только подобный этапный, комплексный подход обеспечит сохранность зрения у таких потенциально тяжелых пациентов с достаточно высокой вероятностью не только снижения, но и потери зрительных функций.
Пациенты с начальной, так называемой непролиферативной стадией диабетической ретинопатии требуют регулярного наблюдения у офтальмолога, как правило, раз в полгода.
В случае развития более тяжелых форм общепринятым способом стабилизации состояния глаза остается лазеркоагуляция сетчатки, клиническая эффективность которой была подтверждена крупномасштабными исследованиями: Diabetic Retinopathy Study и Early Treatment Diabetic Retinopathy Study. Согласно данным этих международных исследований, своевременное проведение лазеркоагуляции сетчатки сокращает риск снижения зрения у пациентов с диабетической ретинопатией более чем в два раза, и приводит к регрессу новообразованных сосудов, являющихся главным источником кровоизлияний, в 70 – 90% случаев.
Положительный эффект лазеркоагуляции обеспечивается разнообразными механизмами, основным из которых является блокада ишемических зон сетчатки, то есть участков с необратимо нарушенной микроциркуляцией крови. В результате прекращается выработка такими зонами субстанций, являющихся причиной развития отека сетчатки, появления новообразованных сосудов и кровоизлияний.
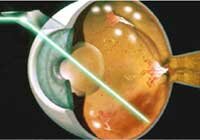

Во многих случаях причиной появления осложненных форм диабетической ретинопатии является своевременно не проведенная лазеркоагуляция сетчатки. К таким тяжелым стадиям относится пролиферативная форма диабетической ретинопатии, осложненная рецидивирующими кровоизлияниями, кистовидным макулярным отеком, отслойкой сетчатки, развитием новообразованных сосудов в переднем отделе глаза и появлением так называемых рубеоза радужки и вторичной неоваскулярной глаукомы. Таким пациентам шанс сохранить зрение дает витрэктомия, операция по удалению измененного стекловидного тела и замещению его на силиконовое масло или газообразные перфторорганические соединения.
Необходимо отметить, что витрэктомия сама по себе является одной из сложнейших операций в офтальмологии, своеобразным «высшим пилотажем», а ее выполнение при диабетической ретинопатии – искусством.
Оксана Левкина, офтальмолог Европейского медицинского центра (ЕМС), кандидат медицинских наук, действительный член EVRS (Европейское витреоретинальное общество).
|