Поражение сетчатки
Наиболее тяжелым глазным проявлением сахарного диабета является поражение сетчатки — диабетическая ретинопатия. В настоящее время диабетическая ретинопатия является первой причиной необратимой слепоты среди трудоспособного населения развитых стран мира. В США, несмотря на высочайший уровень организации осмотров, наличие лазерных установок и специализированных хирургических клиник, ежегодно становятся слепыми в результате диабетической ретинопатии более 8 тысяч человек. Поэтому знание этой патологии пациентами, страдающими СД, мы считаем особенно необходимым.
Среди пациентов, страдающих сахарным диабетом I типа со сроком заболевания 15 — 20 лет, диабетическая ретинопатия встречается у 80–99%, причем в 25 — 37% случаев это тяжелая (пролиферативная) стадия процесса.
Для удобства восприятия информации пациентами, рассказ о течении диабетической ретинопатии в данной лекции несколько упрощен, будет изложена лишь суть процесса без углубления в офтальмологические подробности.
В течении диабетической ретинопатии различают две последовательные стадии: непролиферативную (менее тяжелую) и пролиферативную (тяжелую) фазы.
Непролиферативная диабетическая ретинопатия
Для менее тяжелой непролиферативной стадии процесса наиболее характерно изменение сосудов сетчатки различного калибра. Вены становятся несколько полнокровными, расширенными, извитыми, просвет их становится неравномерным, они приобретают вен бус (существует офтальмологический термин — четкообразные вены) (рис. 1).
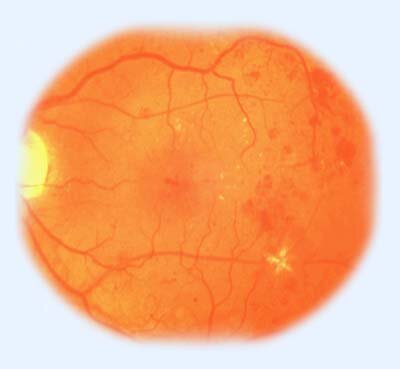
Рис. 1. Непролиферативная диабетическая ретинопатия.
Стенки артериальных сосудов уплотняются (рис. 2), иногда закрывается полностью просвет мелких артериальных стволов (артериол).
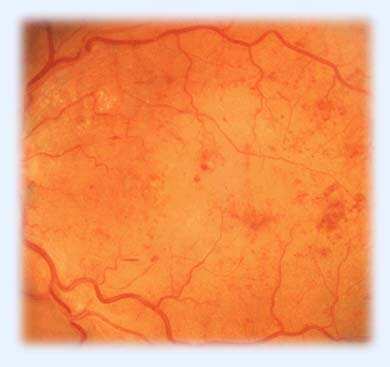
Рис. 2. Непролиферативная диабетическая ретинопатия.
Наиболее тяжелым и значительным является поражение капиллярного русла сетчатки. Капилляры являются самыми мелкими сосудами, именно через них и происходит непосредственный обмен веществ между кровью и тканями организма. Тяжесть диабетического процесса в различных органах довольно часто связана с распространенным поражением капилляров.
Изменения капилляров при сахарном диабете могут быть различными. С одной стороны, идет ухудшение состояния сосудистой стенки — она становится как сито. Через такую измененную стенку из сосуда начинает «просачиваться» жидкая часть крови с растворенной в ней белками, жирами
Наряду с изменениями сосудистой стенки происходят и другой процесс — процесс закрытия, запустевания капиллярных сосудов. Возникают зоны «инфарктов» сетчатки, в которых погибает часть нервных клеток. В этих областях сетчатка уже не способна воспринимать световую информацию. При осмотре глазного дна они выглядят как белесоватые фокусы, «ватообразные» очаги. Иногда в специализированной литературе их называют «мягкими экссудатами» (рис. 3, 4).
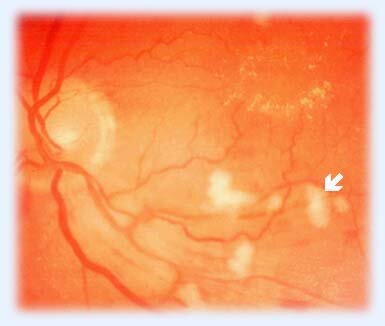
Рис. 3. Непролиферативная диабетическая ретинопатия. «Ватообразные» очаги — зоны инфарктов сетчатки.
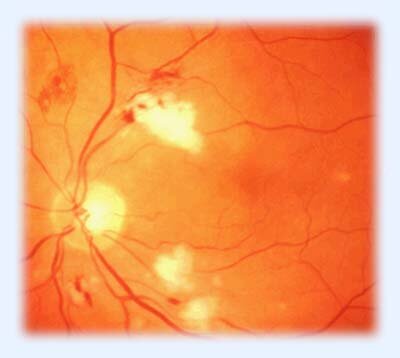
Рис.4. Непролиферативная диабетическая ретинопатия. «Ватообразные» очаги — зоны инфарктов сетчатки.
На стадии непролиферативной диабетической ретинопатии на глазном дне видны изменения артериальных и венозных сосудов, множественные мелкие внутрисетчаточные кровоизлияния (рис. 5, 6, 7), участки нарушения кровоснабжения, зоны отека, где сетчатка утолщена за счет накопленной жидкости и интраретинальных отложений белково-жировых комплексов (в специализированной литературе их иногда называют «твердыми экссудатами») (рис. 8).
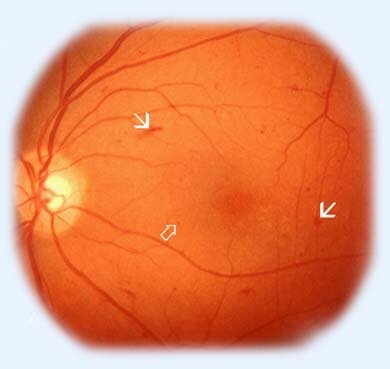
Рис. 5. Непролиферативная диабетическая ретинопатия. Внутрисетчаточные кровоизлияния.
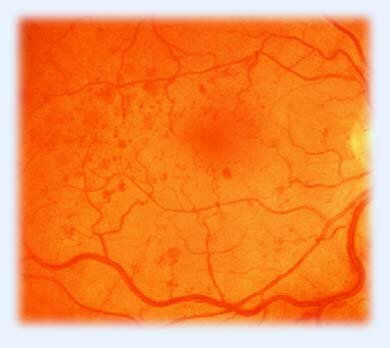
Рис. 6. Непролиферативная диабетическая ретинопатия. Внутрисетчаточные кровоизлияния.
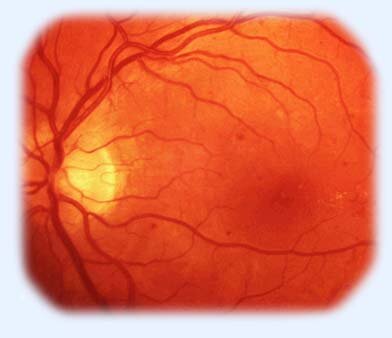
Рис. 7. Непролиферативная диабетическая ретинопатия. Внутрисетчаточные кровоизлияния.
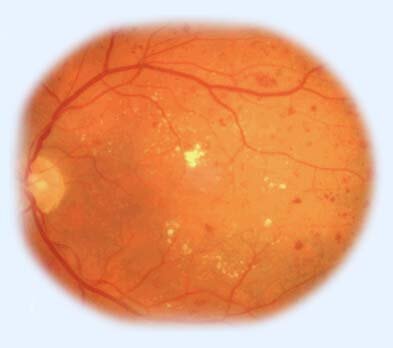
Рис. 8. Непролиферативная диабетическая ретинопатия. Внутрисетчаточные отложения
Основной причиной снижения зрения на этой стадии процесса является отек центральной области сетчатки — диабетический отек зоны желтого пятна, диабетическая макулопатия (рис. 9). Коварство сахарного диабета состоит в том, что он чаще поражает именно центральную область сетчатки, наиболее значимую, дающую высокую остроту зрения, способность читать.
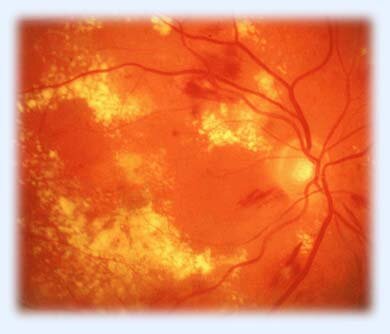
Рис. 9. Диабетическая макулопатия (отек сетчатки, отложение
По статистическим данным диабетический отек центральной области сетчатки встречается у 10–20% пациентов, страдающих сахарным диабетом. Более характерна диабетическая макулопатия для пациентов с П типом сахарного диабета. Массивный отек желтого пятна с множественными
На ранних стадиях развития отека центральной области сетчатки пациенты ощущают ухудшение, затуманенность зрения вдаль, затруднения при чтении. На поздних стадиях зрение вдаль снижается значительно, теряется способность к чтению, может появиться ощущение темного (серого или черного) пятна в центре поля зрения.
Диабетическая макулопатия, лазерное лечение
Обширные исследования, проведенные в США, достоверно доказали, что, к сожаленью, ни один из существующих препаратов не способен предотвратить или эффективно лечить патологию капилляров сетчатки. Современный уровень развития науки еще не позволяет избирательно действовать на измененные капилляры, прекращая «просачивание» жидкой части крови через стенку.
Единственным методом лечения (именно лечения, а не профилактики) этой патологии является лазеркоагуляция сетчатки. Цель и методика проводимого лазерного лечения предусматривают коагуляцию (прижигание) наиболее несостоятельных, «протекающих» сосудов сетчатки и, возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
Рассматривая, насколько необходимо и целесообразно проведение лазерного лечения по поводу диабетического макулярного отека, хирург решает следующие вопросы:
- насколько диабетический отек снижает зрение или угрожает падению функций;
- насколько перспективно лазерное лечение на данной стадии процесса;
- возможно ли технически провести лазерное лечение.
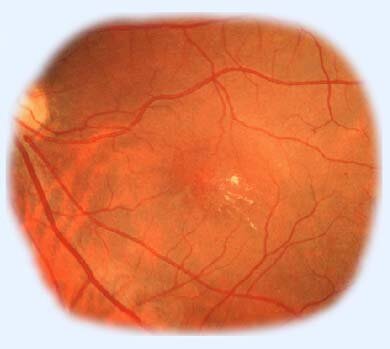
Рис. 10. Диабетическая макулопатия.
Лазеркоагуляция также не показана, если зона отека расположена не в самом центре сетчатки, а эксцентрично и зрению не угрожает. (рис. 11, 12). В обоих случаях рекомендовано наблюдение пациента и осмотр глазного дна с широким зрачком каждые 3 месяца. Довольно часто при решении вопроса о проведении лазерного лечения предварительно проводится специальное исследование сосудов сетчатки, называемое флюоресцентная агниография (ФАГ). Внутривенно вводится
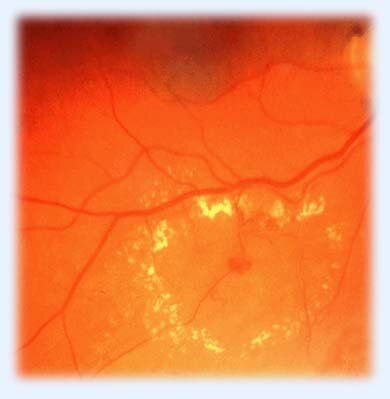
Рис. 11. Участок отека сетчатки расположен вне центральной зоны.
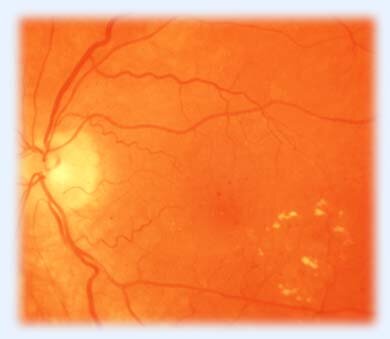
Рис. 12. Диабетическая макулопатия.
Вопрос второй. Лазерное лечение при данной патологии — это попытка стабилизировать процесс. Как правило, острота зрения после лазеркоагуляции не улучшается. Это связано с тем, что снижение зрения при диабетическом отеке обусловлено не только разрывом связей между клетками скопившейся жидкостью, но и гибелью части нервных элементов сетчатки. Сетчатка является высокоорганизованной нервной тканью, клетки ее не способны к регенерации. Целью проводимого лазерного лечения является спасение оставшихся клеток желтого пятна.
Вопрос третий. Иногда при многолетнем процессе в сетчатке накапливается значительное количество жидкости и
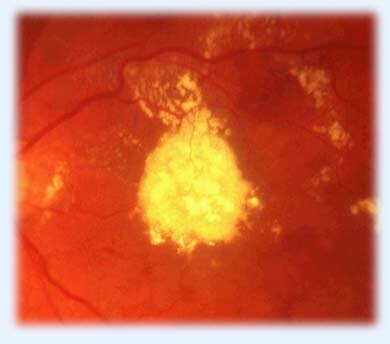
Рис. 13. Диабетическая макулопатия. Выраженный отек центральной области сетчатки с массивными отложениями в самом центре макулярной области.
На рис. 14 и 15 показан вид глазного дна сразу после лазерного лечения диабетического макулярного отека.
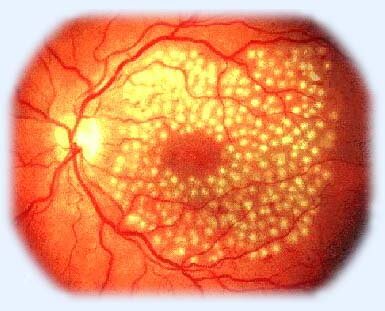
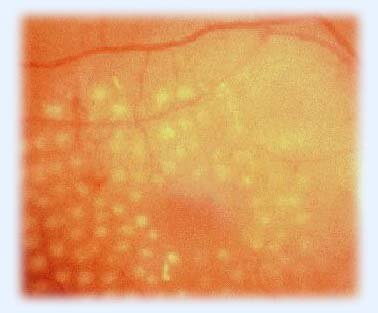
Рис. 15. Вид глазного дна сразу после лазерного лечения.
Пролиферативная диабетическая ретинопатия
Переход непролиферативной стадии в пролиферативную означает переход на качественно другую ступень развития процесса — гораздо более тяжелую, угрожающую в некоторых случаях полной слепотой. По данным статистики эта форма диабетической ретинопатия встречается у 25–37% пациентов со сроком заболевания более 12–15 лет.
Критерием этого перехода является появление так называемых новообразованных сосудов (неососудов). Новообразованные сосуды могут возникать в различных участках сетчатки, но наиболее неблагоприятны по прогнозу зрения неососуды в центральной зоне сетчатки и в области зрительного нерва. «Источниками» роста новобразованных сосудов являются собственные сосуды сетчатки. Но, в отличии от них, новообразованные сосуды растут не в самой ткани сетчатки, а выходят на ее поверхность и продолжают свой рост между сетчаткой и стекловидным телом (по его мембране). Вероятно, неососуды являются способом компенсации различных нарушений кровообращения в сетчатке. Находясь вне ткани сетчатки, они не играют никакой положительной роли в кровоснабжения (питания) сетчатки и других тканей глазного яблока.
Причиной развития отслоек (расслоения) сетчатки является разрастание фиброзной ткани по мембране стекловидного тела. На определенном этапе своего развития эта ткань резко сокращается. Прикрепляясь к сетчатке, она начинает ее деформировать, тянуть, и в конечном итоге приводит к отслойке сетчатки.
Как правило, подобный сценарий развивается в течение нескольких лет. Но у 3–5% пациентов (преимущественно молодые мужчины с I типом сахарного диабета) может наблюдаться быстротекущая (молниеносная) форма развития процесса, когда тяжелейшие отслойки сетчатки развиваются в течение несколько недель.
Сложность своевременной диагностики связана с тем, что острота зрения не отражает тяжести процесса на сетчатке. Зрение может быть практически
Как правило, новообразованные сосуды возникают при СД I типа через 10–12 лет от начала заболевания, при СД II типа — через 5–7 лет. Для своевременной диагностики пациентам целесообразно в эти сроки регулярно наблюдаться у лазерного хирурга, несмотря на высокое зрение. Частота последующих посещений определяется врачом с учетом тяжести ситуации.
Пролиферативная диабетическая ретинопатия, лазерное лечение
Лазерное лечение пролиферативной диабетической ретинопатии имеет уже более чем
Основным показателем необходимости проведения лазеркоагуляции сетчатки является появление и рост новообразованных сосудов. Многолетние обширные исследования, проведенные в США, доказали, что лазерное лечение не является способом профилактики появления новообразованных сосудов. Другими словами, лазерное лечение не целесообразно проводить пока не появились новообразованные сосуды по нескольким причинам:
- не у всех пациентов развивается тяжелая стадия (пролиферативная) при естественном течении процесса;
- у некоторых пациентов преждевременно выполненная лазеркоагуляция способствовала более быстрому и злокачественному течению процесса.
Эффективность этого метода лечения довольно высока. По данным разных авторов, полного регресса новообразованных сосудов удается добить у 67–85% пациентов с пролиферативной стадией диабетической ретинопатии. Это очень хороший результат, учитывая как тяжесть общего заболевания, так и сложность патологического процесса на сетчатке.
Методика. Как же проводиться лазеркоагуляция сетчатки? В
За первичный курс лечения на сетчатку накладывается не менее 1500 коагулятов, иногда и до 2000. Этот объем проводится за 4–5 сеансов, с перерывом между ними в 2–3 дня. За каждый сеанс накладывается не менее 250–300 коагулятов (лазерных ожогов).
Далее пациент приглашается через 3-4- недели (в зависимости от тяжести процесса на сетчатке) для контрольного осмотра. Это связано с тем, что лазерное лечение «работает» не сразу, а лишь «запускает» механизмы различного рода воздействий на кровообращение глаза и сетчатки. Только спустя 3–4 недели начинается и процесс запустевания новообразованных сосудов.
При осмотре через 3–4 недели после первичного лечения становится ясно — достаточен ли выбранный (часто стандартный) объем первичного лазерного лечения для того, чтобы остановить процесс, или данному конкретному глазу данного пациента требуется больший объем воздействия. Если в момент осмотра установлено, что новообразованные сосуды не регрессировали, а тем более, если появились новые участки (кустики) неоваскуляризации, проводится дополнительное лазерное лечение. Обычно это 1–2 полноценных сеанса. Далее пациента вновь приглашают через 3–4 недели.
Если в результате лазерного лечения удалось добиться полного регресса новобразованных сосудов, это не значит, что пациент не должен более осматриваться в лазерном центре. К сожаленью, иногда наблюдаются рецидивы заболевания — появляются новые участки новообразованных сосудов. Чаще это бывает связано с декомпенсацией общего заболевания, после перенесенных инфекций, операций; тяжелее процесс на сетчатке протекает на фоне диабетической нефропатии и повышенном артериальном давлении. При рецидивах процесса также должна проводиться дополнительная лазеркоагуляция сетчатки. Объем дополнительного лечения зависит от тяжести проявлений, но обычно не более 1–2 сеансов. Таким образом, в течение первых 6 месяцев осмотры должны проводится ежемесячно. При хорошем результате лечения в последующее время осмотры проводятся с периодичностью 1 раз в 3–4 месяца, а затем и 1 раз в полгода.
Такова тактика лазерного лечения пролиферативной диабетической ретинопатии, используемая в настоящее время во всем мире.
Но, как уже говорилось ранее, положительного результата лечения удается добиться не всегда. При развитии массивных, длительно не рассасывающихся кровоизлияний, при возникновении отслоек сетчатки пациенту может помочь только хирургическое вмешательство — витрэктомия.
Необычна история, как самой клиники, так и ее основателя,...
|